Kasus Jarum Tertinggal: Hak Pasien dan Tanggung Jawab Profesi

Mahasiswa Program Studi S1 Kedokteran Universitas Airlangga
·waktu baca 5 menit
Tulisan dari Devin Farrel Nararya tidak mewakili pandangan dari redaksi kumparan
Daftar isi
Daftar isi

Daftar isi
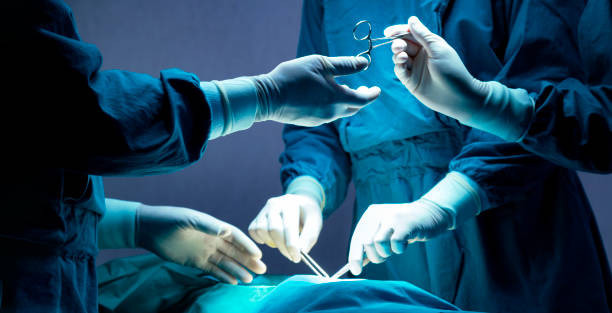
Kasus yang menimpa Gladys Enjelika Mokodompis di RS MRCCC Siloam Semanggi, Jakarta, menjadi perhatian masyarakat luas beberapa waktu lalu. Hal tersebut disebabkan karena kasus yang terjadi tidak hanya sekadar kesalahan kecil, tetapi juga menyangkut keselamatan pasien, hak asasi manusia, serta etika medis. Kehebohan kasus ini bermula dengan adanya kelalaian dan malapraktik yang dialami Gladys saat dirinya menjalani tindakan operasi ambeien. Tindakan tersebut, yang seharusnya bertujuan untuk menyembuhkan, justru meninggalkan dampak buruk bagi kondisi fisik dan psikologis Gladys dengan tertinggalnya dua jarum utuh di dalam tubuhnya. Kondisi ini tentunya mendesak pihak rumah sakit untuk mengganti kerugian yang di alami oleh pihak pasien. Namun, kompensasi yang ditawarkan oleh pihak rumah sakit, yakni sebesar Rp200 juta, dinilai oleh pihak korban tidak sebanding dengan penderitaan yang telah dialami.
Dimensi HAM dan Etika Medis
Jika dilihat serta dianalisis dari sudut pandang hak asasi manusia (HAM), kasus ini tidak sesuai dengan prinsip dasar HAM yang dijamin oleh Pasal 28H ayat (1) UUD 1945 terkait hak setiap orang untuk memperoleh pelayanan kesehatan, yang secara tidak langsung juga mencakup aspek keamanan dan mutu pelayanan kesehatan di dalamnya. Selain itu, fenomena ini juga berhubungan dengan Pasal 9 UU HAM No. 39 Tahun 1999 yang menegaskan tentang hak hidup, rasa aman, dan lingkungan sehat. Terakhir, Putusan Majelis Disiplin Profesi No. 15/P/MDP/III/2025 menegaskan bahwa terdapat pelanggaran disiplin dokter karena tindakan medis yang dilakukan tidak memadai. Hal-hal tersebut memperkuat dugaan bahwasanya kasus ini bukan hanya sekadar kelalaian kecil, melainkan sudah menyinggung ke ranah pelanggaran HAM serta hak dasar pasien.
Sementara itu, ditinjau dari segi etika kedokteran, kasus ini juga menunjukkan ketidaksesuaian dengan beberapa prinsip dasar, seperti prinsip non-maleficence (tidak merugikan) dan beneficence (berbuat baik) terhadap pasien. Dokter, yang seharusnya menghindari tindakan yang membahayakan pasien, dalam kasus ini justru menimbulkan kerugian fisik dan psikis terhadap kroban. Prinsip justice (keadilan) pun perlu dipertanyakan, karena kompensasi yang ditawarkan kurang mencerminkan keadilan menurut pihak korban. Pelanggaran terhadap prinsip-prinsip ini menunjukkan bahwa nilai-nilai moral dan etika yang seharusnya menjadi dasar dalam setiap pelayanan medis belum diterapkan secara optimal.
Dampak bagi Pasien dan Publik
Kasus ini tentu membawa dampak yang besar bagi Gladys. Secara fisik, ia harus menahan rasa sakit akibat jarum yang tertinggal dan bahkan sempat bergeser ke area sensitif tubuhnya sebelum jarum tersebut diangkat. Sementara itu, secara psikologis, ia mengalami trauma, rasa takut, dan penurunan kepercayaan terhadap tindakan medis. Kondisi ini tentu menurunkan kualitas hidupnya dan membatasi aktivitas sehari-hari.
Di sisi lain, kasus ini menimbulkan kekhawatiran mengenai kualitas layanan kesehatan bagi masyarakat umum. Kepercayaan masyarakat terhadap rumah sakit dan profesi dokter pun ikut menurun karena kasus yang terjadi mempengaruhi citra pelayanan medis. Masyarakat pun mempertanyakan apakah sistem pelayanan kesehatan di Indonesia sudah memiliki langkah untuk mencegah kejadian serupa.
Refleksi
Kasus Gladys menjadi pengingat bahwa pelayanan kesehatan bukan hanya soal menjalankan tindakan sesuai dengan prosedur medis yang ada, melainkan juga penghormatan terhadap hak asasi manusia, etika profesi, dan prinsip-prinsip di dalamnya. Kelalaian medis tidak hanya dapat dianggap sebagai sebuah risiko yang mungkin muncul dalam tindakan medis, melainkan harus ditangani sesuai dengan peraturan dan hukum yang berlaku untuk melindungi martabat pasien dan menjaga kepercayaan masyarakat terhadap pelayanan kesehatan. Kedepannya, perbaikan sistem kesehatan pun diperlukan agar keselamatan pasien benar-benar menjadi fokus utama.
Referensi
Beauchamp, T. L., & Childress, J. F. (2019). Principles of biomedical ethics (8th ed.). New York, NY: Oxford University Press.
Darma, I. M. W., et al. (2025). Health Criminal Law as an Instrument to Protect Human Rights: A Comparative Study of Indonesia and Algeria. Jurnal Suara Hukum, 7(1), 68–97. https://doi.org/10.26740/jsh.v7n1.p68-97
Fadhillah, A., Farizki, A. R. N., & Ircham, H. H. (2025). Tanggung Jawab Negara Terhadap Jaminan Kesehatan dalam Perspektif Hak Asasi Manusia. Jurnal Hukum Islam dan Humaniora, 4(1), 32–40. https://doi.org/10.58578/ahkam.v4i1.4611
Fahmi, F., Zamroni, M., & Pramono, B. (2023). Kebijakan Hukum Pemerintah Indonesia dalam Pelaksanaan Vaksinasi Covid-19 Ditinjau dari Hak Asasi Manusia atas Kesehatan. Jurnal Preferensi Hukum, 4(3), 355–372. https://doi.org/10.22225/jph.4.3.8242.355-372
Herningtyas, T., Labati, E., & Pont, A. V. (2025). Legal Aspects of Medical Malpractice: Patient Protection and Physician Liability. International Journal of Health, Economics, and Social Sciences, 7(2), 860–865. https://doi.org/10.56338/ijhess.v7i2.7360
Indonesia. 1999. Undang-undang (UU) Nomor 39 Tahun 1999 tentang Hak Asasi Manusia. Pemerintah Pusat.
Indonesia. 2004. Peraturan Pemerintah Republik Indonesia PP Undang-undang (UU) Nomor 29 Tahun 2004 tentang Praktik Kedokteran. Jakarta.
Indonesia. 2009. Peraturan Pemerintah Republik Indonesia PP No. 36 Tahun 2009 tentang Kesehatan. Jakarta.
Indonesia. 2011. Peraturan Konsil Kedokteran Indonesia Nomor 4 Tahun 2011 tentang Disiplin Profesional Dokter dan Dokter Gigi. Kementerian Kesehatan.
Indonesia. 2023. Peraturan Pemerintah Republik Indonesia PP No. 17 Tahun 2023 tentang Kesehatan. Jakarta.
Indonesia. 2025. Peraturan Menteri Kesehatan Nomor 3 Tahun 2025 tentang Penegakan Disiplin Profesi Tenaga Medis dan Tenaga Kesehatan. Kementerian Kesehatan.
Japar, M., et al. (2024). Hukum Kesehatan Ditinjau dari Perlindungan Hak Asasi Manusia. Jurnal Interpretasi Hukum, 5(1), 952–961. https://doi.org/10.22225/juinhum.5.1.9290.952‑961
Nandini, R.T. (2021). Relevansi HAM dalam Perspektif Hukum di Indonesia. Bhineka Tunggal Ika: Kajian Teori dan Praktik Pendidikan, 8(1), 40–48. https://doi.org/10.36706/JBTI.V8I1.13362
Setyawati, N. B., & Herman, K. (2025). The Complexity Of Health Professional Ethics From A Legal And Regulatory Perspective. Greenation International Journal of Law and Social Sciences, 3(2), 641‑648. https://doi.org/10.38035/gijlss.v3i2.503
Varkey, B. (2021). Principles of Clinical Ethics and Their Application to Practice. Medical Principles and Practice, 30(1), 17–28. https://doi.org/10.1159/000509119
Widiyanto, E., & Darmayanti, R. (2025). Balance Between Ethics and Law in Health Practice. Journal of Hospital Management and Services, 7(1), 1–5. https://doi.org/10.30994/jhms.v7i1.107
